新須磨NEWS
2023年夏号
PDF ダウンロード脳卒中治療特集

脳卒中治療特集1
脳卒中(脳梗塞、くも膜下出血、脳出血)とは
脳卒中は突然に起こる病気です
脳卒中とは、突然に脳の血管が詰まったり破れたりすることで、脳が障害を受ける病気のことを言います。この病気の大きな特徴としては、突然起こるという点です。さっきまで元気だった人が急に手足が動かなくなったり、言葉が話せなくなったりします。また、強い頭痛や嘔吐、めまいが出現したり意識を失うこともあります。
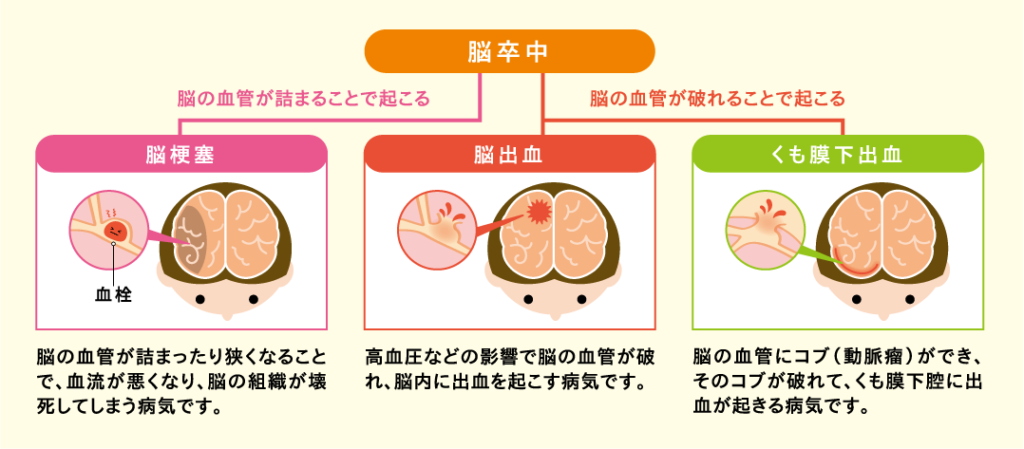
脳卒中には、脳の血管が詰まって起きる「脳梗塞」、脳の血管が破れて起きる「脳出血」、脳動脈瘤(のうどうみゃくりゅう)と呼ばれるコブが破裂して起きる「くも膜下出血」があります。一時的に脳の血管が詰まる「一過性脳虚血発作」も、脳卒中の一つに含まれます。
脳梗塞では脳の血管が詰まることで発症します。血流が詰まり、途絶えたまま時間が経ってしまうと脳細胞が壊死してしまい、麻痺や言葉の障害といった後遺症が残ります。血栓と呼ばれる血の塊や、血管内の粥腫(プラーク)により詰まることが多いです。
脳出血は脳の血管が破れて出血することで発症します。特に高血圧をお持ちの方に多くみられます。高血圧は常に血管に負担をかけますので、長い間その状態が続くと血管が徐々に脆く破れやすくなってしまいます。
くも膜下出血は脳動脈瘤(のうどうみゃくりゅう)が破れて出血することを言います。脳動脈瘤が破裂すると、くも膜下腔(脳脊髄液で満たされたくも膜と脳の隙間)に血液が流れ込み、その結果、突然の頭痛や意識障害をきたします。
脳卒中は起こる場所によって、
さまざまな症状をきたします
脳卒中では、脳のどの場所で起こったかによっても症状が異なります。片方の手足が動かなくなってしまう、「片麻痺」は有名です。片麻痺では、手足が上手に使えないことで、歩けなくなったり、箸が持てなくなったりします。これまでは出来ていた日常生活を、同じように送ることが困難になります。その他にも呂律が回らずに上手く喋れない「構音障害」、言葉の意味を理解できなかったり、正しく言えなくなったりする「失語」、といったような症状をきたすこともあります。特に言語機能は、考えたり、楽しんだり、人間らしく生活するために必要な機能ですが、「失語」ではそれらが困難になります。言語機能の中枢は優位半球(多くの方は左側大脳半球に該当します)に位置しています。優位半球には、人間らしく生活するための高度な機能が凝縮されていると言えますが、ここが障害されると「失語」をきたします。さらに、障害を受けた部位によっても症状は異なってきます。例えば、脳の前頭葉に障害を受けた場合は「運動性失語」という症状をきたします。これは、周りの家族や友人のことは分かる、つまり認識は出来ているのに、彼らの名前が言いたくても言えない、といった症状です。さらにひどくなると「あー」、「うー」としか言えなくなることもあります。一方で、側頭葉に障害を受けた場合は「感覚性失語」という症状をきたします。こちらは、周りの人の言っていることが理解出来ない、つまり指示や会話内容の認識ができなくなります。そのため、言葉自体は発することが出来ても、理解が難しいため、でたらめな言葉しか発することが出来ず、上手にコミュニケーションを取ることが困難になります。このように脳の障害を受けた場所によって、同じ言語障害でもその症状は異なってきます。片麻痺により手足が上手に動かせなくなることはもちろん辛いことですが、こうした言語障害もそれまでの生活を一変させる辛い症状となります。実際には、脳梗塞の範囲が広範囲になってしまうと、「運動性失語」と「感覚性失語」のどちらの言語機能も障害される「全失語」をきたしますし、さらに「片麻痺」も併せて生じるため、非常に症状が重篤になります。繰り返しになりますが、脳卒中は突然に起こります。これまで元気だった方が、突然に今述べたような症状をきたすのです。大きくこれまでの人生とは異なる生活を余儀なくされますし、辛い後遺症に苦しむ方もたくさんいらっしゃいます。そのため、脳卒中の予防と早期治療が重要だと常日頃から考えています。
高血圧・喫煙・大量飲酒は
くも膜下出血の三大リスク
脳卒中になる原因は様々ですが、予防が重要です。「脳梗塞」、「脳出血」、「くも膜下出血」ではなりやすい方が少し違います。
脳梗塞の場合は、肥満や高血圧、糖尿病、脂質異常症、喫煙習慣のある方に多いです。
脳出血は高血圧や喫煙習慣のある方や高齢者に起きやすい傾向があります。脳梗塞に関しても言えることですが血圧が高いとやはり血管に負担がかかります。若い頃は症状が無くても、それが毎日続くと細い血管は負荷に耐え切れず破れてしまいます。何十年も血管に負荷をかけているという点が、高齢者に起きやすい理由です。
くも膜下出血は、喫煙習慣や大量飲酒、高血圧に特に注意が必要です。これらは、動脈瘤の増大、破裂に関係します。しかし、アルコールに関してはストレス解消にもつながるので、普段の生活の中で楽しむくらいの飲酒であれば問題はないと思います。逆にタバコは一本吸うだけでもリスクに繋がるので、喫煙習慣がある方はそのリスクをしっかりと理解していただければと思います。
頭痛や手足の麻痺が起きた際は
治まった場合でも必ず受診を
脳卒中は、突然手足が動かなくなったり、言葉が話せなくなったり、意識を失うこともあり、症状は様々です。
一過性脳虚血発作の場合、数秒〜数分の間手が動かなくなったり呂律が回らなくなることが多いです。時間が経つと症状がなくなるので、ついつい様子を見ようとする方がおられます。しかしこれは警告のサインです。こんな時は、早めに病院を受診してください。早い段階でCTやMRIを撮ったりすることで脳卒中を未然に防げることがあります。
脳卒中の中でも、くも膜下出血は強い頭痛をきたします。これまでの人生で一番痛い、バットで殴られるような痛みと言われることもあります。もしも、そのような頭痛が起きた場合はすぐに救急車を呼んで病院へ向かってください。
それぞれの原因に合わせて
適切でスピーディーな治療を進めていきます
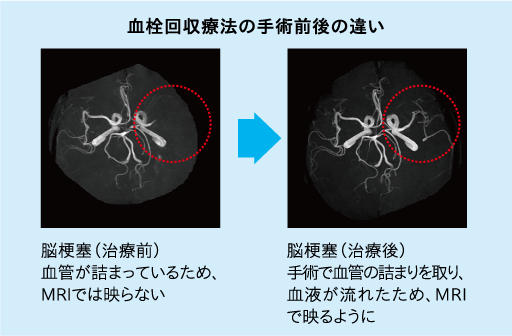
それぞれの治療法に関してですが、まず脳梗塞は基本的に血管の詰まりを取るために、血栓を溶かす処置を行います。血栓を溶かすアルテプラーゼ(rt-PA)点滴は早い段階で投与すると有効です。他にもカテーテルを使って血栓を捕捉する血栓回収療法もあります。これは、脳の血管が詰まった際に、カテーテルにより詰まりを取る方法です。脳が壊死する前に詰まった血管を再開通させます。
当院では、血栓回収療法を積極的に行っています。 早期に再開通できるように体制を整備し、症状が改善する様に尽力しています。
次に、脳出血は出血を止めるということがとても大切です。まず点滴で止血剤や降圧剤を投与します。脳の腫れを防ぐ抗脳浮腫薬を使って、頭蓋内圧を落ち着かせることもあります。これらによって血圧や脳浮腫のコントロールを行います。それでも腫れが強い場合は命に関わるため、開頭血腫除去術という手術を行います。
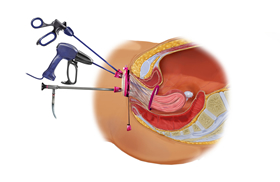
最後にくも膜下出血です。この病気は脳動脈瘤が破れて起こるので、まずは再破裂しないように手術を行います。手術には、開頭術と血管内手術のどちらかを選択します。開頭手術では、脳動脈瘤を顕微鏡で見ながらクリップで挟みます。頭を開けずにカテーテルを使って行う血管内手術もあります。カテーテルを血管の中から脳動脈瘤のところまで到達させ、コブの内側からコイルで塞ぎます。開頭手術も血管内手術でも、コブを破れないようにすることは同じですが、外側からクリップするのか、内側からコイルで詰めるのかが違いです。
どちらの方法にするかは、動脈瘤の形や場所、大きさにもよってきますが、最終的には患者さんの希望を踏まえて、決めていきます。
発症から早期に病院へ来ていただくことが出来れば治療の選択肢が広がります。
脳卒中が治っても安心せずに
再発防止のために生活習慣の改善を
脳卒中後は、リハビリテーションが重要になってきます。当院は経験豊富なリハビリテーションスタッフが在籍しています。また、新須磨リハビリテーション病院という連携リハビリテーション施設もありますので、しっかりとしたリハビリを行っていただき、日常生活に負担をかけないレベルまで症状を良くしていくことが大事だと考えています。
くも膜下出血では、最初の症状がひどくても脳自体に大きなダメージがない場合は、手術後にすみやかに日常生活に戻れる方もおられます。もちろん退院後は外来での定期健診を受けてもらうことが大事になりますし、充分なフォローを行っていきます。
脳卒中の予防策としては、血圧の管理をしっかり行うことと、タバコやアルコールを控えることが大事です。脳卒中を発症する方は生活習慣が乱れていることも多いので、生活習慣を見直すことにも取り組んでいます。
疑わしき症状があればすぐに受診してください
脳卒中が疑わしいと思われる症状があった場合、一番大切なことは早めの受診です。
当院は病院内の動線が非常にスムーズで、救急外来の近くにCTやMRI、カテーテル室があります。救急来院されてからすぐに検査、治療を進めていくことができます。看護師や放射線技師もテキパキと動けるところが当院の強みです。またSCU(脳卒中集中治療室)もありますので、万全の体制で治療を行うことが出来ます。
脳卒中は突然起こる病気です。「自分は大丈夫」などと思わず、常に万が一を心がけていただくことが大事だと思います。それでも患者さんとして来院された場合は、これらの治療をうまく組み合わせながら、丁寧に治療を行うよう尽力いたします。

脳卒中治療特集2
SCU(脳卒中集中治療室)について

SCUでは急性期であることを
常に意識して動いています
SCUとは、脳卒中(脳梗塞、脳出血、くも膜下出血)の患者さんを治療する脳卒中専用の集中治療室のことです。発症から14日までが急性期と呼ばれ、症状が進行しやすかったり状態が悪化しやすかったりする期間ですので、一般病棟ではなくSCUで、医師・看護師が24時間体制でより厳密に治療と観察を行います。主な治療としては点滴や内服薬の投与、血圧の管理です。手術となれば、手術前後の管理も行っています。
一般病棟と大きく違うのは、部屋全体がワンフロアであり、すべての患者さんに目が行き届くようになっているところです。フロアの中央ですべての患者さんの血圧・脈拍・呼吸などをモニタリングすることができます。病床はカーテンで仕切られているだけなので、患者さんの状態をより近くで診ることができます。もし物音がすればすぐに駆け付けることもできるので、異常があれば早期発見しやすいというメリットがあります。
比較的症状が軽く受診時に歩いて来られた方でも急変する例もしばしばあり、基本的にSCUへ一旦入院していただきます。
私たち看護師の動きとしては、基本的に一般病棟であってもSCUであっても大きな違いはありません。患者さんが朝起きた時には、許可のある患者さんには食事をとってもらい、リハビリや検査にも行ってもらい、戻られたらまた食事していただくといった一日のスケジュールを、患者さんが滞りなく行えるようにケアしています。ただどんなときも症状が悪化しやすいということを念頭に置きながら、ベッドサイドに行く回数を増やして会話や動作にいつもと違う点がないか観察を行っています。私の場合は特定行為研修を修了しているので、あらかじめ医師が作成した、手順書に従い、カテーテルの抜去や脱水補正なども行っています。また救急で運ばれてくる場合もあるので、そういった時にすぐに対応ができるような準備もしています。
患者さんのからだもこころも
いち早く前向きになれる場所にしたいです
SCUでは24時間365日、脳外科医と看護師が常駐しています。脳外科医が24時間院内にいることがSCUの設置基準の1つでもあるので、夜間の当直も一般当直と脳外科当直の2名体制です。薬剤師や専従のセラピストも日中は在籍しています。薬剤師がいることで薬のことですぐに相談ができたり、セラピストにはリハビリの視点での評価を聞けたり、トイレ介助なども私たち看護師とシェアして行ってくれます。患者さんの症状や様子も逐一情報共有しながら、職種の垣根を越えてチームとして動いています。
脳卒中は症状が出てからすぐにリハビリを始めることで、後遺症の出現や軽減に影響するとも考えられています。しかし患者さんは脳卒中により突然体に麻痺が起こり、上手く動けなくなったり、上手く話せなくなってしまうことで、そのショックから中々リハビリに進めない方もおられます。そういった患者さんに誠心誠意向き合い、まずは患者さんが症状を受け入れられるよう、そういったケアもSCUで行っています。脳卒中患者さんのからだだけでなく、こころのケアも行い、いち早く回復へ向かっていける場所にしたいです。

脳卒中治療特集3
CTとMRIの機能と違い
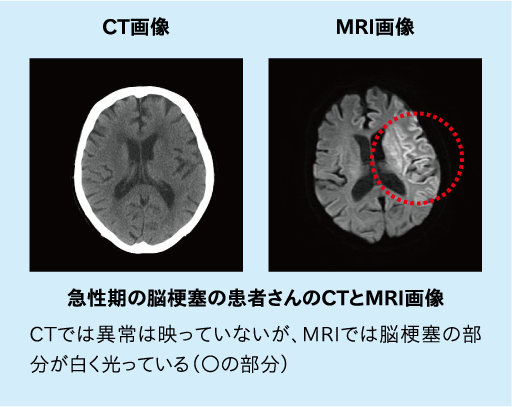
X線の照射で体を調べるCTと
磁気と電波を使って検査するMRI
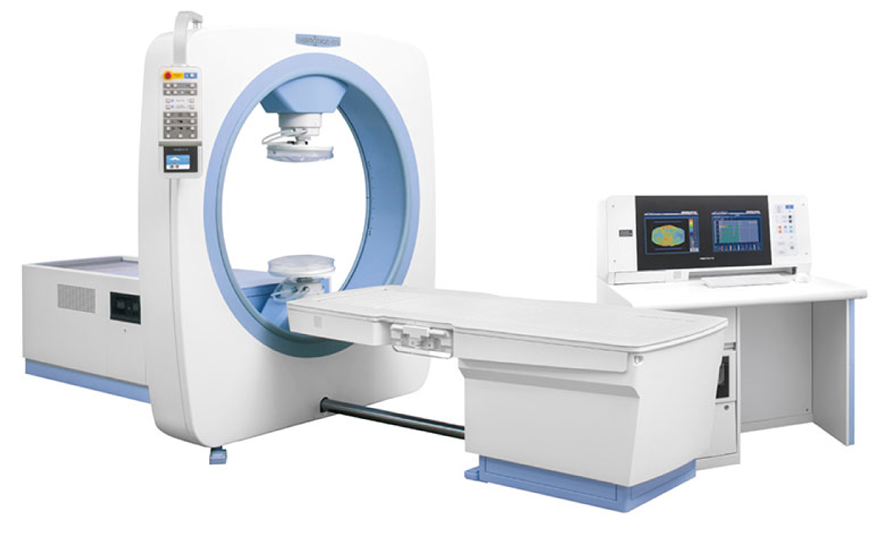
CT(Computed Tomography)装置は、撮影される人体を挟んでX線管球(X線を放出する部分)と検出器(X線を受ける部分)を向かい合わせて、さまざまな方向からX線を照射、それによって人体のX線吸収値を測定し、その情報をコンピューターで処理、画像再構成を行い、人体の横断面や任意の断面、3D画像を作る装置です。
CT検査では、骨や石灰化などの高吸収値(白く映る部分)や、水、脂肪などの低吸収値(黒く映る部分)の検出に優れており、頭部の外傷による血種や骨折、脳内出血、くも膜下出血などの抽出に最適です。またヨード造影剤を使用することで、血管病変の抽出を行うことも出来ます。しかし、X線被ばくが多少ですがあることと、ヨード造影剤の使用頻度も決して少なくないので、検査には十分に注意し、患者さんにはしっかりと説明し、了承を得た上で検査を行います。特にお子様の場合は、放射線への感受性が成人より高いと言われていますので、撮影の際は撮影範囲を出来るだけ絞ったり、プロテクターの鉛を載せるなどの対応を行っています。 また余談ですが、私たち診療放射線技師には個人線量計と呼ばれる、放射線量を測定するバッジの装着が法律で義務付けられています。
MRI(Magnetic Resonance Imaging)検査は、磁石のトンネルの中に入り、強い磁気と電波を使って体内の画像を得る検査方法です。電波はラジオ波と呼ばれる周波数帯に属し、FMラジオやテレビなどに使われる電波と同じ種類ですので、健康を損なう恐れはありません。ただ、磁石の中に入りますので、体内に金属が入っている方は検査が出来ない場合があります。また金属類や磁気カードなどを持ち込むことも出来ません。検査の間は工事現場にいるような大きな音がしますが、動くと画像がぶれるため、患者さんには動かないようにお願いしています。この検査では、脳卒中である急性脳梗塞や、くも膜下出血の原因でもある脳動脈瘤などを造影剤無しで画像化することが出来ます。
同じ体を画像化する検査ですが、
検査方法や得られる情報量などの違いがあります
CT検査とMRI検査は、どちらも体の内部を画像化する検査としては同じですが、検査方法や発見出来る疾患の種類、得られる情報量に違いがあります。
CT検査は放射線を使用し、体の横断像を撮影した複数の画像データを基にコンピューターで処理を行い、その画像を任意の画像方向で出力したものになります。また検査時間は約5分で終わる点も特徴の1つです。
MRI検査は磁力と電波を使用して、体の細胞に含まれる水素原子に影響を与えて画像化した検査になります。検査時間はCT検査より長く、20分前後掛かります。また大きな医療機器ですので、検査が可能な施設も限られています。費用面でもMRI検査の方が割高になるのですが、診断の為の情報量はCT検査よりも多い点が特徴です。
CT検査かMRI検査かの判断は医師によって行われるため、患者さんが選ぶことは出来ませんが、患者さん自身がそれぞれの違いを知ることで検査前の準備をスムーズに行っていただければと思います。

部署紹介
薬局
入院患者さんに最適な
薬物療法を提供し、
患者さんの幸せに貢献できれば

私たちが所属する薬局は、新須磨病院内にある薬局で一般的な調剤薬局と違い、入院患者さんを対象にしています。他の病院では薬剤部や薬剤科などと呼ばれることもあります。主な仕事内容は、入院患者さんの薬を作る、いわゆる調剤という業務で、飲み薬や注射薬の準備を行い、病棟に受け渡しを行っています。また当院では各病棟に薬剤師を配置していますので、ベッドサイドで患者さんと話をしながら、実際の体の状態を見て薬の副作用が出ていないか、薬の効果が出ているかなどを確認する病棟業務なども行っています。他にも抗がん剤治療がある場合は、患者さんの体格に合わせて抗がん剤をミキシングする作業などがあります。健康な人が抗がん剤を浴びてしまうと危険なので安全キャビネットと呼ばれる機械の中で作業を行います。
これからも薬剤師が関わることで、より良い医療を提供し、薬物治療を通して患者さんの幸せに貢献できればと思っています。

稲生 貴士 薬局 薬局長

























.jpg)